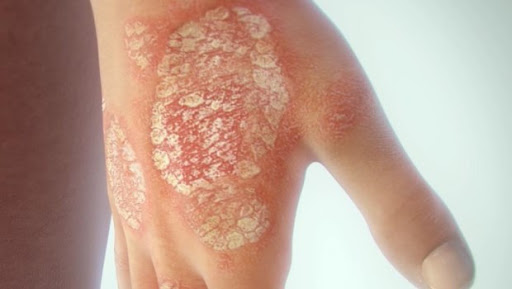
La psoriasis es una enfermedad autoinmune hereditaria y sin cura que afecta a la piel, causando manchas rojas y escamosas que pican y que suele derivar en una serie de otras dolencias como la diabetes tipo 2, la hipertensión arterial y la artritis psoriásica, causando, en muchos casos, discriminación, aislamiento y depresión.
Una psoriasis moderada implica tener desde un 10% de la superficie corporal afectada. Una psoriasis severa implica porcentajes mayores o mayor severidad, presentando lesiones más gruesas, eritrodermia (afectación de toda la superficie corporal) o respuesta insuficiente a terapias clásicas.
“Unos 340 mil chilenos padecen la enfermedad, de los cuales 34 mil acuden solicitando tratamiento. De ellos, se estima que cerca de 3 mil 400 personas padecen psoriasis moderada a severa, requiriendo tratamientos específicos. Es una enfermedad de alto costo que lleva a realizar un gasto mensual que oscila entre los 100 mil y un millón de pesos y que, actualmente, no se encuentra considerada dentro de las Garantías Explícitas en Salud (GES) o la Ley Ricarte Soto”, cuenta Cristian Pizarro, académico de la Escuela de Medicina, Campo Clínico Osorno de la Universidad Austral de Chile.
Además, señala que los tratamientos pueden ser tópicos como crema, shampoo y similares, si la superficie afectada es baja, y sistémicos cuando no hay respuesta o la psoriasis va de moderada a severa.
“Existen la fototerapia en cabina, que consiste en la administración de radiación ultravioleta específica a los pacientes con psoriasis. Es una tecnología útil además en vitíligo, linfomas cutáneos y dermatitis atópica refractaria a terapias. Es un tratamiento de escasa disponibilidad en regiones, lo que limita el acceso a los pacientes, sobre todo en comunas rurales o alejadas. Es un tratamiento seguro, que incluso puede administrarse en embarazadas y pacientes en diálisis. Luego están los inmunoupresores como el metotrexato y ciclosporina, medicamentos que bajan o modulan las defensas según la dosis, indicados en un espectro más reducido de pacientes y medicamentos biológicos de alto costo para tratar la psoriasis. Algunos de ellos pueden ser indicados en pacientes que tengan artritis psoriática por indicación de reumatología”, explica.
Acceso a tratamiento
Al respecto, el académico afirma que el acceso a fototerapia es limitado en regiones, ya que los prestadores son escasos a diferencia de Santiago. “Si la cabina está en el sistema público, los pacientes del sector público pueden acceder con cobertura financiera de FONASA a muy bajo costo, y los de ISAPRE podrían pagar la prestación. Si la cabina de fototerapia está en el sistema privado, los pacientes FONASA podrían pagar un bono que se acerca a los $16.000 y de igual manera los de ISAPRE. Los pacientes de ISAPRE tienen reducida bonificación en su plan de salud para prestaciones de fototerapia, que varían entre 0 a 20% de cobertura. Si una sesión cuesta $20.000, la bonificación promedio es $4.000, por lo que a pagar por sesión es cercano a los $16.000. Si el tratamiento considera 24 sesiones, por ejemplo, el desembolso a pagar se acerca a los $364.000, y esto aún puede ser mayor si la cobertura del plan es menor. Similar costo es para un paciente FONASA cuando debe pagar sus prestaciones si la cabina de fototerapia está en el sistema privado”.
El acceso a medicamentos es restringido, ya que los más seguros y específicos (los llamados biológicos) no están a disposición de los pacientes, con un costo anual entre $3.8 y $9 millones anuales.
Las personas con artritis psoriática pueden acceder a estos medicamentos gracias a la Ley Ricarte Soto (LRS), derivados por un reumatólogo(a). “Pese a que casi todos los hospitales del país cuentan con dermatólogos y reumatólogos, la ocupación de este beneficio es baja. Muchos pacientes con psoriasis, y que adicionalmente tiene artritis psoriática, no son beneficiarios de la Ley Ricarte Soto. Los principales hospitales públicos del país tienen un bajísimo ingreso y una sub-ocupación de esta ley. La excepción parecen marcarla los hospitales públicos de Osorno, Temuco y Punta Arenas, donde el ingreso de pacientes a la LRS ha sido equitativo. Esto determina complejas inequidades, pues un paciente con psoriasis y artritis psoriática podría incorporarse a la LRS según la región del país donde viva con mayor o menor probabilidad, lo que es injusto y discriminatorio”, sostuvo Pizarro.
Desde hace un año, se está a la espera de un proyecto de ley que permita la inclusión de la psoriasis en el AUGE-GES y la LRS, que aún no tiene avances en su discusión, ni los análisis técnicos para su implementación.
Dr. Cristian Pizarro, Dermatólogo